Клеточная фибрилляция — это тип аритмии, в которой хаотические движения миокарда регистрируются с частотой от 250 до 480 в минуту.
Общие сведения
Нерегулярности в сердце могут быть разделены на две группы. Первый из них до некоторой степени не представляет особой угрозы для жизни и здоровья. С ними можно относиться с расширенной изощренностью.
Последние не связаны с задержками, потому что всегда есть вероятность сердечных цен. Хуже того, невозможно предсказать, когда произойдет смертельное событие, через день, неделю, год.
Одним из таких опасных событий является мерцание камеры. Следовательно, терапия должна быть начата немедленно, и часто ситуация не может быть радикально исправленной не -инвазивно. Даже имплантация дефибриллятора не дает 100 % гарантии выживания.
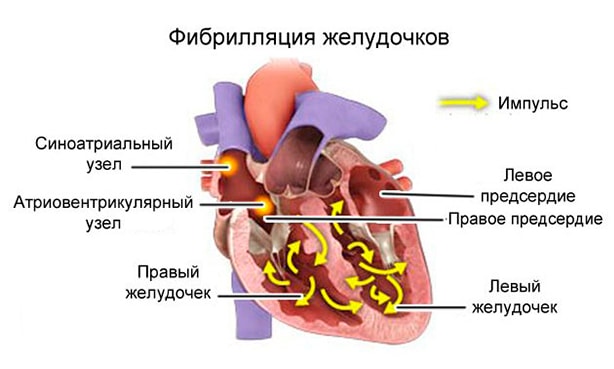
Патологический процесс состоит в нарушении правильной проводимости в узле вестибюль. Это специальный кластер кардиомиоцитов, который переносит электрический импульс дальше через структуры сердца, особенно камеру.
В результате орган начинает хлежать хаотично, без четкой схемы, случайным образом. Производительность системы кровообращения резко упадет. Чем меньше жидкая соединительная ткань выдвигается в большой круг, тем больше вероятность смерти пациента.
Около 75-80% внезапных смертей, вызванных кардиологическими проблемами, происходит в FJ. Эта болезнь возникает как у молодых, так и у пожилых людей. Группа рисков включает пациентов, у которых внезапная недостаточность кровообращения. Неожиданная смерть поражает 10-30% этих пациентов.
Эпидемиологические данные показывают, что Torsade de Pointes и Chamber Mlicker обычно встречаются в возрасте 45-75 лет, с вероятностью их возникновения у мужчин в три раза выше, чем у женщин.
Патогенез
Так называемой Узел пазухи. Это кластер активных кардиоцитов, которые генерируют электрический импульс. Затем через специальные волокна сигнал отправляется в атриовентрикулярный узел. Оттуда в камеру сердца.
В течение всего процесса происходит постепенный спазм миокарда. Это циклическая активность. Проблемы начинаются, когда в узле вестибюль или куча ГИС (одни и те же волокна). Импульс не способен достичь желудочковых желудочков. Запускается защитный механизм, который запускает стимуляцию кардиоцитов в нижних камерах.
Эти клетки не способны генерировать сигнал соответствующей силы, и они не могут координировать свою деятельность. Есть много спонтанных и хаотических сокращений, которые не приносят никаких эффектов. Следовательно, интенсивность функции миокарда уменьшается, а объем крови уменьшается. Это заканчивается остановкой сердца или, по крайней мере, значительной ишемией органов и систем. Даже в отсутствие временного смертельного эффекта наблюдается гипоксия (кислородный голод) тканей.
Тело не может работать долгое время. Смерть пациента — это вопрос времени и «счастливого» набора обстоятельств.
Классификация
Есть четыре этапа FH, определенные американским кардиологом Карлом Дж. Виггерсеном:
- Первая стадия — трепетание камер, которая длится несколько секунд и характеризуется повышенной частотой сердечных сокращений, но с синусовым ритмом.
- Второй этап судорожный, в котором частота сердечных сокращений увеличивается до 600 раз на
- минута Ритм становится несогласованным, неэффективным в результате стимулирующей части сердечной мышцы. Это длится до одной минуты.
- Третья стадия — это фибрилляция камеры, когда судороги становятся еще более частыми, но их сила четко снижается. Продолжительность до 3 минут.
- Четвертая — это атоническая стадия, стимулирующая импульсы в различных частях сердечной мышцы исчезает, частота сердечных сокращений падает до 400 раз в минуту, продолжительность волны стимуляции увеличивается, в то время как их амплитуда уменьшается.
От первых симптомов до клинической смерти проходит только минуты, при которых важно иметь возможность лечиться.
Причины сердечные
Факторы развития не всегда кардиогенны, как можно подумать. Около 40-45% случаев обусловлены внесердечными причинами, но начинать стоит с первых.
- Миокардит. В большинстве клинических ситуаций он имеет вирусное и бактериальное происхождение. Гораздо реже аутоиммунный, на фоне текущего ревматизма и других патологических процессов. Лечение строго стационарное. Изменения, вызванные этим состоянием, не могут быть должным образом устранены постфактум. Для коррекции ритма потребуются радикальные меры, такие как протезирование или имплантация дефибриллятора.
- Рубцевание сердечной мышцы (кардиосклероз), вызванное ишемической болезнью сердца и другими состояниями. Это необратимо. Его всегда нужно лечить поддерживающими мерами. Скорее всего, на всю оставшуюся жизнь.
- Кардиомиопатия. Независимо от формы и стадии развития. Дилатация и гипертрофия дают более или менее равные шансы стать фибрилляцией желудочков. Чем тяжелее органические изменения в сердце, тем больше нарушение функции. Пациенты с солидным анамнезом отсутствия медицинской помощи практически не имеют шансов на благоприятный исход. Трансплантация имеет определенное клиническое значение, но это сложно, дорого и нереально даже в развитых странах.
- Врожденные и приобретенные пороки сердца. Прежде всего, митральный стеноз или стеноз аорты, за которыми следуют другие состояния, такие как аневризма или аномалии перегородки. Излечение проводят экстренно с помощью хирургических мероприятий. Если объем регургитации (рефлюкса крови) еще не летальный и мерцания еще нет, имеет смысл динамическое наблюдение. Никто не посмеет оперировать пациента без уважительной причины. За исключением чрезвычайной ситуации.
- Блокада правой или левой вены (AV-блокада) или блокада атриовентрикулярного узла (AV-блокада). Если сигнал не может достичь желудочков, показана имплантация дефибриллятора при наличии полной обструкции. Даже это не гарантирует благоприятного исхода. Хотя шансы на выживание значительно повышаются.
- Кардиомелагия. Также известен как бычье сердце. Суть патологии заключается в гипертрофии структур органа. Выздоровление невозможно, лечение поддерживающее. Клиническое значение медикаментозной терапии невелико.
- Коронарная недостаточность. Он может быть двух видов: стенокардия или сердечный приступ. В данном случае речь идет о первом варианте. Суть его заключается в изменении просвета соответствующей артерии при невозможности снабжения мышечного слоя питательными веществами. В этом случае процесс не достигает некоторой критической точки. Это означает, что запас есть, но недостаточный. Стенокардия протекает приступами, каждый такой эпизод приводит к некрозу части сердечных структур, постоянно возрастает вероятность стойкой фибрилляции.
- Инфаркт. Возникает в результате острой недостаточности питания сердечной мышцы. Определяются обширные участки поражения сердца. Восстановление невозможно. Необходима пожизненная поддерживающая терапия. Эффект и прогноз зависят от площади поражения.
Внекардиальные факторы
- Важную роль играют наследственные факторы. Это не просто предрасположенность. Некоторые аритмии передаются непосредственно потомству. Например, синдром Бругада. Это генетическое.
- Тяжелая потеря крови. С одной стороны, это приводит к снижению питания структур сердца, а с другой — к уменьшению количества циркулирующей жидкости в соединительной ткани.
- То же самое касается обезвоживания. Критические уровни приводят к остановке сердца из-за нарушения сократительной способности сердечной мышцы.
- Повышенная кислотность крови. Так называемый ацидоз.
- Гипертермия. Температура тела повышается выше 39 градусов. Риск определяется пропорционально стоимости.
- Значение 40 и выше считается чрезвычайно опасным. Эти уровни должны быть немедленно снижены. Если лекарства неэффективны, вызовите скорую помощь.
- Переохлаждение.
- Значительные ожоги (вторая-третья степень, также зависит от зоны поражения).
- Резкие изменения температуры тела.
- Травмы грудной клетки с поражением сердца. Переломы или ушибы не играют большой роли. После травмы в обязательном порядке проводят ЭКГ и эхокардиографию (эхокардиографию). Желательна консультация со специалистом. Любые отклонения являются основанием для госпитализации и тщательного наблюдения за больным. Процедуры, проводимые для коррекции или выявления сердечно-сосудистых заболеваний. Это в т.ч. коронароангиография, дефибрилляция, ЭФИ и другие методики. Вероятность такого исхода относительно мала, но она существует.
- Интоксикация любого рода. В том числе алкоголь, наркотики, чаще всего героин или кокаин, антигипертензивные препараты, стимуляторы (сердечные гликозиды), а также барбитураты и другие. Такую же, если не большую, роль могут играть соли тяжелых металлов.
- Недостаточное количество калия в организме. Метаболические нарушения приводят к синдрому ранней реполяризации желудочков. Электрическая активность становится нестабильной.
Причиной может быть группа патологических факторов. Помимо уже упомянутых, которые не могут быть скорректированы действиями больного, они носят еще и субъективный характер. К ним относятся: курение, употребление алкоголя, употребление наркотиков, самолечение, чрезмерная физическая активность и другие. Некоторые из них не патогенного происхождения, но и не устраняются. Например, женщина (соотношение м/ж определяется как 1:4 или выше) или возраст 45+.
Симптомы и клинические проявления
Можно заподозрить наличие у человека ФЖ, проявляя характерные симптомы:
- через 5 секунд человек чувствует головокружение и слабость;
- через 20 секунд человек потеряет сознание;
- Через 40 секунд от начала эпизода у больного появляются характерные судороги: скелетные мышцы начинают односторонне сокращаться, при этом возникают непроизвольные дефекация и мочеиспускание;
- Через 45 секунд после начала фибрилляции желудочков зрачки расширяются, достигая максимального размера через 1,5 минуты.

Дыхание пациентов с ФЖ громкое, быстрое и свистящее. К концу второй минуты оно становится реже и наступает клиническая смерть.
Иногда больной успевает пожаловаться:
- сердцебиение;
- головокружение и слабость;
- сердечная боль.
К внешним признакам относятся:
- бледность кожи и слизистых оболочек;
- учащенное дыхание, одышка;
- потеря сознания;
- отсутствие пульсации на магистральных артериях.
У врачей есть 4 минуты, чтобы восстановить сердечный ритм. Если это не удается, начинаются необратимые изменения в организме.
Симптомы фибрилляции желудочков часто включают:
- боль в груди;
- тошнота;
- головокружение;
- сбивчивое дыхание;
- быстрый, нерегулярный пульс.
Эти симптомы появляются за час или меньше до начала аритмии, но потери сознания нет. Их появление связано с желудочковой тахикардией, опасным состоянием, переходящим в фибрилляцию желудочков. В это время важно вовремя вызвать скорую помощь. Развитие аритмии приводит к тому, что пациент теряет сознание и падает в течение нескольких секунд.
Если пароксизм длится не более 5 секунд, больной может чувствовать только головокружение. Если аритмия длится более минуты, симптомы ФЖ включают судороги в дополнение к потере сознания. Недостаток кислорода затем вызывает необратимое повреждение клеток головного мозга и смерть человека. Сердце не сокращается, поэтому его тоны невозможно выслушать. Пульс на локтевой и лучевой артериях отсутствует. Артериальное давление не определяется. Диагноз ставится на основании кардиографии, если она проводится. Это случается редко, поскольку продолжительность нежелательного приступа составляет менее минуты.
Диагностика
Для выявления риска развития аритмии используются методы выявления нарушений сердечной деятельности и ритма:
- эхокардиография (УЗИ сердца);
- суточное мониторирование ЭКГ;
- ЭКГ нагрузочная проба (велоэргометрия, беговая дорожка);
- Уровень калия и магния в крови.

Прямая аритмия диагностируется на кардиограмме (ЭКГ). Если пациент находится в больнице во время приступа, такого как сердечный приступ, и находится под постоянным мониторингом сердца, во время приступа будет звучать сигнал тревоги. Благодаря этому врачи смогут быстро помочь пациенту. Клеточная фибрилляция в фибрилляции клеток ЭКГ в ЭКГ проявляется нерегулярными волнами, напоминающими синусоид с низкой амплитудой, с частотой до 500 в минуту.
Особенности терапии
В случае аритмии, такой как желудочковая фибрилляция, лечение следует запустить немедленно, в противном случае она не будет эффективным.
Первая помощь в домашних условиях
Это выполняется на месте, чтобы стабилизировать состояние пациента. Вы не можете сделать много самостоятельно. Задача людей вокруг пострадавших состоит в том, чтобы восстановить минимальный, приемлемый уровень активности тела. Попытка вывести пациента из критического состояния в до -госпитальной фазе не имеет никаких перспектив на успех. Первый шаг — позвонить в медицинскую команду. Опишите ситуацию как есть, предоставляя свои собственные предположения. Это позволит вам должным образом оценить ситуацию и срочность.
До прибытия фельдшера алгоритм процедуры выглядит следующим образом:
- Попытка возродить пациента громким криком или давлением на плечо. Это не очень хорошая идея, чтобы измерить вашу щеку. Это не имеет большого смысла это сделать.
- Убедитесь, что пациент дышит. Используйте зеркало или наушники.
- Поверните голову в сторону, если пациент без сознания. Это для предотвращения рвоты.
- Ослабьте воротник, удалите все украшения для тела, которые прижимают к шею.
Остановка сердца является основой для массажа. Положите руки открытыми руками, а затем сделайте ритмическое давление в центр груди. 120-130 ударов в минуту. После восстановления функции сердца процедура прерывается. Разрыв ребра не является причиной прекратить реанимацию, как говорят сами медики. Искусственное дыхание без подготовки не осуществляется, оно не будет хорошо. Поэтому лучше сосредоточиться на массаже.
После прибытия врачей пациент доставлен в отдел интенсивной терапии, где будет продолжаться человек из критического состояния. Восстановление занимает много времени.
Что определенно не рекомендуется делать в первой помощи:
- Попытка восстановить сознание, когда приведенные выше методы не привели.
- Применение лекарств независимо от ваших знаний. В то время как, конечно, необходимые лекарства находятся под рукой, а человек, проводимый первым вмешательством, является профессиональным реаскоритетом или хотя бы врачом.
- Используйте аммиак.
Вы не должны полагаться самостоятельно. Каждая потерянная минута имеет решающее значение для пациента и снижает его шансы на жизнь.
Принципы неотложной помощи
Обработка вентиляции требует экстренной помощи как можно скорее, потому что неадекватная функция сердца может привести к смерти через несколько минут, а ритм не может быть восстановлен. Пациентам потребуется спасение дефибрилляции, но если правильное оборудование недоступно, специалист будет использовать короткий, интенсивный шок к передней поверхности груди сердца, что может положить конец мерцанию. Если аритмия сохраняется, используются косвенные массажа сердца и реанимация.
Не специфическая реанимация, выполненная в отсутствие дефибриллятора, включает в себя:
- Оценка общего состояния и уровня сознания;
- Установка пациента на спине с наклоненной спиной головы, выдвигая нижнюю челюсть вперед, что обеспечивает свободный воздушный поток в легкие;
- Если дыхание незаметно — искусственное дыхание с частотой до 12 вдохов в минуту;
- Оценка работы сердца, вы должны начинать косвенный массаж сердца с интенсивностью сто компрессии на мост каждую минуту;
- Если реагитор работает в одиночку, сердечно -легочная реанимация состоит в чередующихся 2 вдохах с 15 сжатиями грудной клетки; Если есть два специалиста, соотношение вдохов к сжатиям составляет 1: 5.
Специализированная сердечно -легочная реанимация включает использование дефибриллирующего устройства и введение лекарств. Разумно выполнить ЭКГ, чтобы подтвердить, что серьезное состояние или клиническая смерть вызвана этим типом аритмии, потому что в противном случае дефибриллятор может быть просто бесполезным.
Дефибрилляция выполняется с использованием электрического тока с интенсивностью 200 джоулей. Если существует высокая вероятность фибрилляции желудочков, кардиолог или специалист по интенсивной терапии может приступить к дефибрилляции без трудоемкой кардиографии. Такой «слепой» подход экономит время и позволяет максимально быстро восстановить ритм, что значительно снижает риск серьезных осложнений в результате длительной гипоксии и поэтому является оправданным.
Поскольку фибрилляция желудочков смертельна и единственный способ ее остановить — дефибрилляция с помощью электрического тока, соответствующие устройства должны быть доступны для бригад скорой помощи и больниц, а значит, все медицинские работники должны иметь возможность их использовать.
Частота сердечных сокращений может вернуться к норме после первого разряда или через короткое время. Если нет, то будет второй удар, но с большей энергией — 300 Дж. Если это не удается, применяется третий и максимальный разряд в 360 Дж. После трех разрядов ритм вернется к норме или на кардиограмме появится прямая линия (изолиния). Второй случай еще не указывает на устойчивую смерть, поэтому попытки реанимировать пациента продолжают еще в течение минуты, а затем повторно оценивают работу сердца.
В случае неудачи дефибрилляции показаны дальнейшие реанимационные мероприятия. Он заключается в интубации трахеи для вентиляции дыхательной системы и получения доступа к полой вене, куда вводят адреналин. Адреналин предотвращает коллапс сонных артерий, повышает кровяное давление и обеспечивает перенаправление крови к жизненно важным органам за счет сужения сосудов брюшной полости и почек. В тяжелых случаях введение адреналина повторяют каждые 3-5 мин в дозе 1 мг.
Препарат вводят внутривенно и быстро. При невозможности доступа к вене в трахею можно ввести адреналин, атропин, лидокаин, дозу следует удвоить и развести в 10 мл физиологического раствора. Внутрисердечный путь используется в крайне редких случаях, когда другой путь невозможен.
При двукратном отказе дефибриллятора и сохранении аритмии будет показана фармакотерапия лидокаином в дозе 1,5 мг/кг с последующей третьей попыткой дефибрилляции с энергией 360 Дж каждую минуту. Если и это не помогает, повторяют лидокаин и максимальный шок. Кроме лидокаина могут назначаться и другие антиаритмические препараты – Орнид, Новокаинамид, Амиодарон вместе с Магнезией.
При тяжелых электролитных нарушениях с повышением уровня калия в сыворотке и ацидозе (закислении внутренней среды организма), при интоксикации барбитуратами или передозировке трициклическими антидепрессантами показан гидрокарбонат натрия. Его дозу рассчитывают исходя из массы тела больного, половину вводят внутривенно струйно, а остальную часть капельно, при этом рН крови поддерживают на уровне 7,3-7,5. Если попытки лечения успешны, а ритм восстановлен и жизнь восстановлена, больного переводят в реанимационное отделение или реанимационное отделение для дальнейшего наблюдения. В случаях, когда реанимация не дает эффекта (зрачки не реагируют на свет, отсутствует дыхание или сердцебиение, отсутствует сознание), лечение прекращают через 30 мин после начала.
Дальнейшее лечение
Обязательное наблюдение за выжившим в отделении интенсивной терапии. Это связано с нестабильной гемодинамикой, последствиями гипоксического поражения головного мозга при фибрилляции желудочков или асистолии, нарушением газообмена.
Нарушение ритма, подвергшееся реанимации, часто приводит к так называемой посттоксическая энцефалопатия. В условиях недостаточного снабжения кислородом и нарушения кровообращения в первую очередь страдает головной мозг. Смертельные неврологические осложнения возникают примерно у трети пациентов, реанимированных по поводу аритмий. Треть выживших имеют стойкие двигательные и чувствительные расстройства.
После успешного восстановления ритма может развиться артериальная гипотензия, требующая соответствующего лечения при наличии инфаркта миокарда. Адреномиметические препараты (адреналин, изопреналин), бикарбонат натрия вводятся и при необходимости интубация трахеи с искусственной вентиляцией легких.
В первый период после восстановления сердца существует высокий риск мерцающих рецидивов, а второй эпизод аритмии может быть смертельным, поэтому профилактика рецидива аритмии чрезвычайно важно. Это включает в себя:
- Лечение ишемической болезни сердца и сердечной недостаточности;
- Использование антиаритмических препаратов для контроля сердечного ритма;
- Вход стартера или кардиовертер-дефибриллятора.
Возможные осложнения
Вероятные последствия являются результатом серьезности процесса. Эпизоды фибрилляции камеры всегда заканчиваются острым и срочным состоянием. Каждая такая атака является попыткой силы тела. Поражение происходит не больше всего во втором или третьем случае. Восстановление относительно сложно. Вот почему последствия почти всегда появляются.
Какие последствия?
- Разбитое сердце (Assistolia). Логическое прекращение мерцания.
- Инфаркт миокарда.
- Инсульт.
- Кардиогенный шок в результате критического снижения сократимости мышечной системы и объема крови, прижатой к большому кругу.
Он также может говорить о осложнениях периода реанимации:
- Потрескавшиеся или сломанные ребра.
- Тромбоэмболия.
- Мозговая ишемия и ее последствия. Обычно в форме деменции, инсульта или постоянного очагового неврологического дефицита.
- Аспирационная пневмония.
Это трудно предотвратить и вызвано состоянием острых заболеваний. Задача врачей — восстановить жизнеспособность. Остальное расположено так, как кажется.
Прогноз и профилактика
Прогноз в мерцании камеры всегда является серьезным и зависит от того, как быстро начинаются реанимационные действия, как специалисты работают профессионально и эффективно, и сколько времени пациенту придется тратить практически без сердечных сокращений:
- Если циркуляция останавливается на более 4 минут, шансы на выживание минимальны из -за необратимых изменений в мозге.
- Прогноз может быть относительно полезным, если реанимация принимается в течение первых трех минут и дефибрилляции в течение 6 минут после аритмии. В этом случае выживаемость составляет до 70%, но процент осложнений все еще высок.
- Если реанимация откладывается, и с начала пароксизма фибрилляции камеры прошла 10-12 минут или более, только около 1/5 пациентов выживут даже с помощью дефибриллятора. Этот разочаровывающий темп является следствием быстрого повреждения коры в условиях гипоксии.
Результат трепетания и мерцающих желудочков зависит от времени и эффективности реанимации. Если сердечно -легочная реанимация выполняется своевременно и правильно, выживание составляет 70%. В случае остановки сердца в течение более 4 минут в центральной нервной системе происходят необратимые изменения. В ближайший период после реанимации гипоксическая энцефалопатия является основной причиной смерти.
Профилактика трепетания и клеточной фибрилляции состоит в том, чтобы контролировать курс основного заболевания, тщательную оценку возможных факторов риска, назначение антиаритмических препаратов, имплантата кардиовертер-дефибриллятора.









